El 76% de familiares niega la donación de órganos
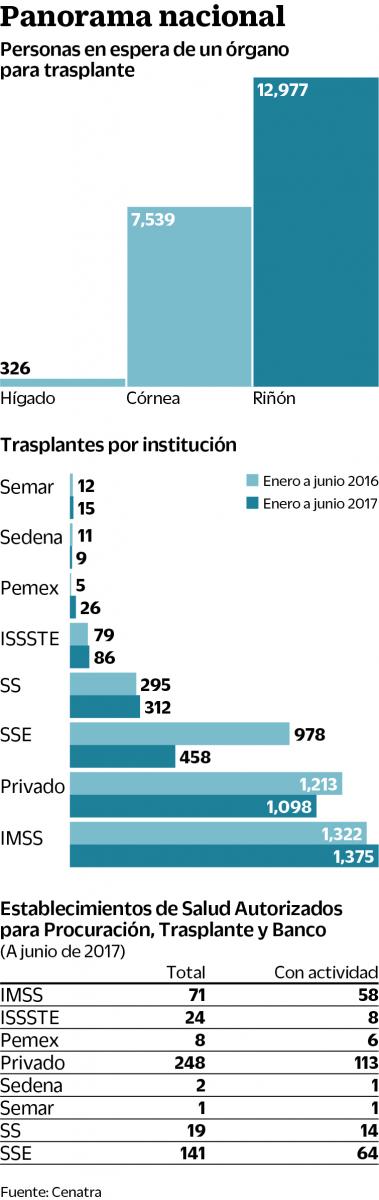
En México hay más de 21 mil personas que esperan el trasplante de un órgano o tejido; el riñón y la córnea lideran la lista de espera en sector público y privado
Gloria tenía entonces 15 años, cursaba la preparatoria. Nunca había tenido problemas de salud, pero entonces comenzó a sentir pesadez en las piernas, falta de apetito y a presentar vómito. A estos síntomas se añadieron espuma en la orina y cansancio hasta no poderse levantar. Su familia la llevó al médico: tenía insuficiencia renal y necesitaba con urgencia diálisis o podía morir. Fue trasladada al Centro Médico La Raza del Instituto Mexicano del Seguro Social (IMSS), donde confirmaron el diagnóstico. Sus riñones sólo funcionaban 5%.
Hasta ahora, ella ha tenido dos trasplantes. En el primero, la doctora que la atendió le dijo: “Si no hay trasplante, la diálisis lo que va a hacer es desgastar sus órganos”. Le recomendó el procedimiento con un donador vivo, porque la espera de uno fallecido podría prolongarse hasta cinco años.
En la actualidad, de acuerdo con el Boletín Estadístico Informativo Centro Nacional de Trasplantes (BEI-Cenatra), de enero a junio de 2017 el riñón es el órgano más solicitado para un trasplante, con 12 mil 977 personas en espera, 789 más que en el mismo periodo de 2016.
Después de pruebas médicas, la madre de Gloria resultó compatible y a los cuatro meses el trasplante se concretó. Gloria retomó sus proyectos, 18 años después, el riñón que recibió también dejó de funcionar. Requirió otra intervención. Esta vez, su papá fue el donador, lo que le evitó anotarse en la lista de espera. Lleva tres años y medio con el segundo órgano puesto en su cuerpo. No todos los pacientes que requieren un trasplante tienen la suerte de Gloria. De acuerdo con datos del Cenatra, el promedio de espera por un riñón es de entre 11 y 29 meses.
Además, cuando se requiere un donador fallecido —por muerte encefálica o paro cardiorrespiratorio— se enfrenta la negativa de los familiares, que constituye 76%. Los porcentajes de los órganos donados son: 52% de fallecidos y 48% de vivos.
El IMSS ocupa el primer lugar de mayor actividad de trasplante renal de donantes vivos y fallecidos.
A la baja, la tasa nacional
En México, el total de personas que esperan un órgano o tejido de acuerdo con el Cenatra, es de 21 mil 17 personas, mil 158 más respecto a 2016. Para 2015, a nivel nacional la tasa de trasplante de órganos era de 55 personas por cada millón de habitantes y en 2016 bajó a 27 personas. Los tres estados que tienen la tasa más alta de esas operaciones son: Ciudad de México, Jalisco y Aguascalientes.
Las tasas más altas de trasplante renal las tiene la Ciudad de México, con 99; Jalisco, con 78, y Aguascalientes, con 71, por cada millón de personas.
El doctor José Salvador Aburto, director del Centro Nacional de Trasplantes (Cenatra) de la Secretaría de Salud (Ssa), señala que es una prioridad en la agenda atender a las personas que tienen en un trasplante su única oportunidad para seguir con vida.
“No hay un presupuesto específico para financiar la actividad de donación y de trasplantes como en otros países, lo que hay es presupuesto de las instituciones de salud. No es lo significativo ni lo suficiente para atender la demanda”. Esto impacta en los números, porque todo proyecto financiado tiene mejores resultados, reconoce Aburto.
El especialista considera que se ha avanzado en el tema de la donación y hay más conciencia y campañas: “Se ha podido medir que de cada 10 mexicanos siete están a favor de la donación de órganos y tejidos”, aunque eso contrasta con 76% de familiares registrados que se niegan a la donación.
Aburto explica que del 100% de los trasplantes que se requieren anualmente, se están haciendo en promedio 30%, y cada año se suman más pacientes a la lista de espera. Entonces, no es suficiente el número de órganos que se generan de personas fallecidas, de acuerdo con los requerimientos.
“La cifra nos debe preocupar, porque hay gran demanda y lo que se está generando es escaso”, señala el urólogo.
Operación centralizada
Otro de los fenómenos que muestra el registro del Cenatra es la concentración de establecimientos autorizados para la procuración, trasplante y banco de órganos y tejidos, y los programas de trasplantes en ciertas entidades federativas como la Ciudad de México, Estado de México y Jalisco. El doctor Aburto añade: “Sonora, Jalisco, Sinaloa, San Luis Potosí, Guanajuato, Querétaro, Puebla y Veracruz son grandes ciudades donde hay gran infraestructura, equipamiento y hospitales con personal capacitado, a donde tienen que acudir las personas que están en las zonas conurbadas o aledañas a esas ciudades grandes”.
Pero también hace falta hacer un análisis por cada entidad federativa para observar necesidades específicas y ver si está justificado crear centros de trasplantes ahí, ya que “es muy costoso”. Lo que se busca actualmente es canalizar pacientes a los hospitales de alta especialidad de varias regiones, lo que permite optimizar recursos y uso de infraestructura.
De los programas avalados para trasplantes y los establecimientos autorizados para la procuración, trasplante y banco, sólo algunos tuvieron actividad. Al respecto, Aburto explica que responde a diversos factores, entre los que pueden estar que no tengan programa o comité activo completo, que no tengan recursos e incluso cirujanos: “Pero no se les puede quitar la licencia porque si en algún momento se genera un donante y no la tienen, pues no pueden procurar la intervención”.
Córnea, segundo lugar en lista de espera
Esperanza, de 77 años, relata en entrevista con EL UNIVERSAL que acudió al Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE) para realizarse una cirugía de cataratas. Después de la intervención, tuvo reacciones adversas y semanas más tarde le informaron que requería un trasplante de córnea y entrar a lista de espera para ello.
Ella decidió no continuar recibiendo atención médica en el ISSSTE y acudió a la Asociación para Prevenir la Ceguera en México I.A.P (Apec), donde le explicaron que la mejor técnica era no cambiar toda la córnea sino quitar la parte dañada y dejar el resto. Desde que inició el tratamiento se ha sentido bien.
Sobre el papel de las instituciones de salud privada, el director del Cenatra, José Salvador Aburto, comenta: “Pareciera que los hospitales privados tienen más actividad, pero se refiere al rubro de córnea no de órganos”. Sin embargo, en el registro del mismo Cenatra se evidencia que en general las instituciones privadas de salud con actividad ocupan el primer lugar en número de programas aprobados para trasplantes con 378, y de establecimientos autorizados para la procuración, trasplante y banco, con 113.
Las instituciones privadas Apec, con 166 trasplantes, y la Fundación Conde de Valenciana, con 85, se posicionan respectivamente en primer y tercer lugar en la lista de establecimientos con mayor actividad respecto a córneas. En segundo lugar está el IMSS.
“Todos podemos ser donantes si lo decidimos en vida. Transmitir y compartir con las personas que puedan decidir por nosotros cuando no podamos hacerlo”, dice Aburto.
En México existe la figura de coordinador de donación o profesional de la salud que se capacita específicamente para poder seleccionar y llevar a cabo la búsqueda de personas que están en condiciones de estado crítico, los cuales pudiesen en determinado momento cumplir con los requisitos que señala el protocolo, como potenciales donantes. Actualmente hay cerca de 350. La Ley de Salud contempla que cada institución con licencia con fines de donación o trasplante debe contar por lo menos con un coordinador de donación.
También hay convenios de colaboración con líneas aéreas comerciales y la Procuraduría General de la República (PGR) para que de manera gratuita trasladen médicos, órganos y tejidos cuando la donación es a distancia.
El coordinador técnico de Donación y Trasplante de Órganos, Tejidos y Células del IMSS, Alfonso Yamamoto, informó que hasta el 5 de enero de 2018 se registraron 13 mil 688 pacientes en espera de un trasplante de riñón, 75% derechohabientes del IMSS. En el caso de córnea, 7 mil 270 personas, de los cuales 42% está en el IMSS.
El especialista enfatizó que en el caso de donación de riñón hay una particularidad: la demanda de pacientes con insuficiencia renal crónica es de más de 66 mil pacientes en tratamiento sustitutivo de diálisis o hemodiálisis. Aproximadamente, 30% de ellos es candidato al trasplante renal: “Otro factor que nos agobia son las enfermedades crónico-degenerativas: diabetes mellitus, hipertensión, obesidad, que pueden evolucionar a insuficiencia renal”, añade Yamamoto.
El médico del IMSS resalta que en México las cuestiones culturales, religiosas y familiares tienen un peso preponderante que influye para tomar la decisión, por ello, se debe tomar en vida y hacerla pública.
“Efectivamente, la negativa familiar es alta, pero los mexicanos tienen que tomar conciencia del problema de salud que tenemos y de que en cualquier momento, cualquiera puede estar del otro lado de la mesa esperando un riñón. El mejor tratamiento sustitutivo es el trasplante y mucha gente, incluso médicos, tratan o evitan la difusión del trasplante porque no creen en él o tienen miedo, aunque la posibilidad de complicaciones es muy baja si se estudia bien al donante”, destaca Yamamoto.
El especialista Guillermo de Wit, adscrito a la Apec, explica que el sistema de la asociación para prevenir la ceguera “es atípico”. De las 270 córneas que trasplantaron en 2017, fueron importadas de Estados Unidos 227 y 43 son mexicanas: “Eso rompe la regla de la mayoría de los hospitales”. Al iniciar 2018 había 30 personas de bajos recursos en la lista de espera de un trasplante de córnea en la Apec.
El principal reto en este tipo de trasplante es también la prevención: “Trabajé mucho tiempo en un hospital gubernamental, donde era más fácil certificar que el paciente había muerto por infección sistémica, todos morían de eso... La papelería era más simple, pero eso nos quitaba tejidos, ya no podíamos usarlos. No siempre es el paciente el que no quiere donar, a veces los aparatos de salud no tienen el estándar para mejorar”, concluye De Wit.